Pie de atleta, ampollas, callosidades, uña encarnada son algunas de las más conocidas.
Los pies son una parte tan vital en nuestro cuerpo que debemos cuidarlos de la misma manera en que cuidamos la piel, la cara, las piernas, las manos, etc., pues estos están expuestos a lesiones y enfermedades ya que suelen sufrir mucho abuso diario al caminar, correr, saltar y trepar, y por eso, naturalmente, están sujetos a diferentes tipos de problemas.
Algunos de los cuidados que debemos tener para contar con pies sanos son claves para evitar padecer alguna patología que pueda afectar más a fondo. Es por esto que brindamos esta lista de consejos.
- Mantener una higiene adecuada y frecuente resulta primordial para evitar infecciones.
- No dejarlos húmedos después de bañarse pues el exceso de humedad y el calor, así como los restos de jabón, favorecen la proliferación de hongos y bacterias.
- Utilizar crema para hidratar las partes secas después del baño, principalmente en los talones y zonas más expuestas a la fricción al caminar.
- Usar zapatos cómodos y de nuestra talla.
- Si usamos calcetines que estos sean de materiales naturales.
- Masajearlos con crema a la hora de hidratarlos.
- Es importante mantener los músculos, articulaciones y tendones de los pies activos, es por esto, que el ejercicio con regularidad es vital.
¿A qué enfermedades o lesiones me puede exponer si no cuido mis pies?
Dentro del mundo de la salud existen un sinfín de enfermedades que pueden afectar nuestro pies, pero en este artículo le mostraremos las más comunes.
- Pie de atleta
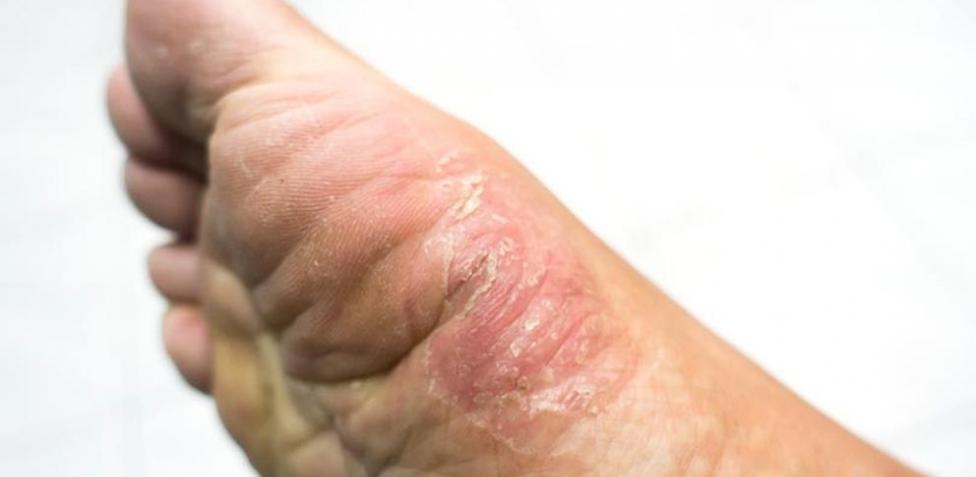
Esta es una de las más conocidas, se trata de una infección micótica de la piel, que por lo general aparece entre los dedos. Pese a esto, la infección se puede extender y causar una gran incomodidad, picazón e incluso dolor.
Dentro los síntomas sobresalen la picazón, agrietamiento, ampollas y descamación de los pies. La afección generalmente comienza entre el cuarto y quinto dedo y luego se extiende. También se pueden desarrollar grietas en los talones o la piel de los dedos de los pies.
- Uñas encarnadas

Las uñas encarnadas es una afectación frecuente en la que una esquina de la uña o el costado de esta en un dedo del pie crece de manera que se introduce en la piel. Esto provoca dolor, piel inflamada, hinchazón y, algunas veces, una infección. Las uñas encarnadas suelen afectar el dedo gordo del pie.
Entre los síntomas destacan: dolor y sensibilidad, piel inflamada, hinchazón e infección.
- Fascitis plantar

La fascitis plantar se produce cuando el tejido grueso de la planta del pie que conecta el calcáneo a los dedos y crea el arco del pie, se inflama o se hincha. Esto ocurre cuando la banda gruesa de tejido en la planta del pie (fascia) se estira o se sobrecarga demasiado. Esto puede ser doloroso y hacer más difícil el hecho de caminar.
- Ampollas

Las ampollas suelen ser muy comunes y la mayoría de las personas las han experimentado, usualmente aparecen luego de caminar o correr durante largos períodos de tiempo, especialmente si los pies están sudorosos o cuando se usan zapatos que no quedan bien. Son bultos llenos de líquido y generalmente no son una preocupación grave. Es mejor no reventar las ampollas y dejar que se curen solas.
- Juanetes

Son más común verlos en mujeres, los juanetes se presentan como una inflamación en la parte del primer metatarsiano y, en ocasiones, con una desviación del dedo gordo. Suele aparecer una protuberancia en la parte exterior del pie que puede ir haciéndose más grande con el paso del tiempo y adquiriendo un color rojizo.
Puede provocar dolor sobre todo en el momento de calzarse determinados zapatos o al pasar muchas horas de pie.
- Callos y callosidades

Son provocados por presión o fricción en la piel. En el caso del callo, es piel engrosada que se forma en la parte de arriba o en un lado de un dedo del pie. La mayoría de las veces es causado por calzado que no se ajusta bien. Una callosidad es piel engrosada en las manos o en las plantas de los pies.
- Dermatitis plantar juvenil

Esta patología se caracteriza por una piel enrojecida y brillante en la que pueden formarse escamas, fisuras y grietas. Las grietas son dolorosas, pueden sangrar y pueden tardar semanas en curarse. Se puede generar entre personas de 2 a los 15 años.
Las lesiones se localizan en las zonas de apoyo de las plantas de los pies, afectando principalmente los dedos y la parte anterior de los pies; por el contrario, el arco de los pies que no está en contacto con los zapatos no se afecta.
- Dermatitis macerada, mal olor del pie

La dermatitis macerada es una infección causada por bacterias gram negativas presentes en la piel y se asocia al aumento de la sudoración. Se presenta como maceración de los dedos, erosiones superficiales en la piel de la planta e intenso mal olor.
- Dermatitis de contacto alérgico

La dermatitis de contacto es una erupción cutánea rojiza que produce picazón y aparece por contacto directo con una sustancia o por una reacción alérgica a esta. La erupción no es contagiosa ni pone en peligro la vida, pero puede ser muy molesta. Muchas sustancias pueden causar dichas reacciones, como jabones, cosméticos, fragancias, alhajas y plantas.
Queda claro que los pies están expuestos a una variedad amplia de lesiones y enfermedades si no los tratamos de la mejor manera. Si usted presenta alguno de estos síntomas mencionados es importante que acuda a un profesionales expertos en la materia.